ก่อนการตรวจมะเร็งเต้านมท่านจะต้องทราบว่าขนาดและลักษณะเต้านมจะมีการเปลี่ยนแปลงตลอดเวลา บางคนขนาดจะโตขึ้นและแข็งขึ้นก่อนมีประจำเดือน
เมื่อรับประทานยาคุมกำเนิดขนาดเต้านมก็จะโตขึ้น หลังจากเข้าสู่วัยทองขนาดเต้านมจะเล็กลง แต่บางคนอาจจะแข็งตลอดเวลาที่มีประจำเดือน
ช่วงเวลาที่เหมาะสมในการตรวจคือ 5-7 วันหลังประจำเดือนวันสุดท้าย เนื่องจากช่วงนี้เต้านมจะอ่อนนุ่ม ผู้หญิงวัยหมดประจำเดือนตรวจตามความสะดวก
มีวิธีการตรวจได้ 3 วิธี

........1.
ให้ตรวจดูเต้านมของท่านอย่างน้อยเดือนละครั้ง ซึ่งสามารถทำได้ทั้งในห้องนอนและขณะอาบน้ำ ควรจะใช้มือทำความสะอาดแทนการใช้ฟองน้ำ
หากสังเกตหรือสงสัยว่าผิดปกติ ควรจะปรึกษาแพทย์

........2. ตรวจหน้ากระจก ยืนปล่อยแขนข้างลำตัวตามสบาย
แล้วยกมือขึ้นประสานกันเหนือศีรษะเพื่อเปรียบเทียบ ขนาดของเต้านมสองข้าง มีการบิดเบี้ยวของหัวนมหรือไม่
ผิวเต้านมเรียบดีหรือไม่ถ้ามีรอยบุ๋มจะเป็นความผิดปกติ จากนั้นก้มลงเอามือจับบริเวณเข่าให้นมห้อย แล้ใช้มือบีบหัวนมว่ามีสิ่งผิดปกติไหลออกมาหรือไม่
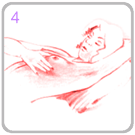
........3. ตรวจในท่านอนราบ
นอนในท่าสบายยกแขนซ้ายขึ้นเหนือศีรษะเพื่อทำให้เต้านมแบน ใช้นิ้วชี้ กลาง และนิ้วนางคลำ ไม่ใช่บีบ เริ่มจากรอบหัวนมและขยายวงจนทั่วเต้านม
ถ้าเจอก้อนถือว่าผิดปกติ
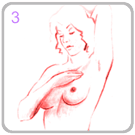
........4. การคลำก็สามารถคลำในขณะยืน
คลำให้ทั้งเต้าทั้งสองข้างและคลำต่อมน้ำเหลืองที่รักแร้ด้วย
ที่มา - http://www.siamhealth.net/public_html/Disease/cancer/breastcancer.htm
การตรวจคัดกรองโรคมะเร็งเต้านม
ผศ.พญ.ชลทิพย์ วิรัตกพันธ์
ศูนย์วินิจฉัยเต้านม ภาควิชารังสีวิทยา
คณะแพทยศาสตร์โรงพยาบาลรามาธิบดี
การตรวจคัดกรองโรคหรือ Screening เป็นการตรวจโดยมีวัตถุประสงค์เพื่อตรวจหาโรคตั้งแต่ระยะก่อนมีอาการหรืออาการแสดง เช่น ในกรณีของมะเร็งเต้านมคือ
การตรวจพบตั้งแต่เป็นมะเร็งระยะก่อนลุกลามซึ่งอาจเห็นเป็นหินปูนชนิดร้าย หรือพบก้อนขนาดเล็กๆ ตั้งแต่ยังคลำไม่ได้ พูดง่ายๆ
คือผู้ที่จะมาตรวจคัดกรองคือคนที่ไม่มีอาการผิดปกติใด โดยมุ่งหวังว่าการตรวจพบมะเร็งตั้งแต่ระยะที่ไม่แสดงอาการจะสามารถรักษาหายขาด โดยใช้การรักษาไม่มาก
ผู้ป่วยมีคุณภาพชีวิตที่ดี
ในปัจจุบันมะเร็งบางประเภทเท่านั้นที่สามารถตรวจคัดกรองได้ อาทิ มะเร็งปากมดลูก- ตรวจ pap smear, มะเร็งลำไส้ใหญ่- ตรวจหาเลือดซ่อนเร้นในอุจจาระ,
สวนแป้งเพื่อตรวจลำไส้ใหญ่, มะเร็งต่อมลูกหมาก- ตรวจ PSA ในเลือด, คลำต่อมลูกหมากทางทวารหนัก, มะเร็งปอด- ตรวจเอกซเรย์ปอด เป็นต้น
สำหรับมะเร็งเต้านมมีวิธีตรวจคัดกรองที่ทำร่วมกัน 3 วิธีคือ
1. แมมโมแกรม
เป็นวิธีตรวจคัดกรองมะเร็งเต้านมที่ได้รับการยอมรับว่าดีที่สุด สามารถลดอัตราการตายจากมะเร็งเต้านมได้ 24 %
เป็นการตรวจเอกซเรย์เต้านมโดยใช้เครื่องมือเฉพาะ มีการกดเต้านมและถ่ายภาพเต้านมข้างละ 2 ท่า จากนั้นรังสีแพทย์จะทำการแปลผล
ผู้รับบริการบางรายจะถูกเรียกมาถ่ายภาพเอกซเรย์เพิ่ม เช่น ทำการกดเต้านมเพิ่มเฉพาะจุด
หรือทำอัลตราซาวด์เพิ่มเพื่อช่วยในการวินิจฉัยหรือยืนยันว่าสิ่งที่พบผิดปกติในแมมโมแกรมเป็นของจริงหรือไม่จริง
สมาคม/องค์กรแพทย์ทั่วโลกโดยส่วนใหญ่ แนะนำให้สตรีอายุ 40 ปีขึ้นไปตรวจแมมโมแกรมทุก 1-2 ปี ส่วนสตรีที่มีความเสี่ยงต่อมะเร็งเต้านมเช่น
มีประวัติมะเร็งเต้านมและ/หรือมะเร็งรังไข่ในครอบครัว โดยเฉพาะในญาติสายตรงได้แก่ คุณแม่ พี่สาวหรือน้องสาว
และยิ่งเสี่ยงมากขึ้นถ้าญาติเหล่านี้เป็นก่อนอายุ 50 ปี หรือมีญาติเป็นกันหลายคน, เคยได้รับการฉายแสงบริเวณหน้าอก โดยเฉพาะอย่างยิ่งตั้งแต่อายุน้อย,
เคยได้รับการเจาะชิ้นเนื้อหรือผ่าตัดเต้านมแล้วเป็น Lobular carcinoma in situ หรือ Atypical ductal hyperplasia, มีประวัติมะเร็งเต้านมในเต้านมอีกข้าง
ผู้ที่มีประวัติเหล่านี้มีความเสี่ยงต่อมะเร็งเต้านมมากกว่าสตรีทั่วไป
นอกจากนี้ผู้ที่ได้รับฮอร์โมนเสริมทดแทนในวัยทองควรได้รับการตรวจแมมโมแกรมทุกปี เพราะชนิดของมะเร็งเต้านมส่วนใหญ่มีการตอบสนองต่อฮอร์โมนเพศหญิง
การได้รับฮอร์โมนเสริมอาจทำให้มะเร็งที่ซ่อนอยู่โตเร็วขึ้น ดังนั้นจึงควรตรวจแมมโมแกรมทุกปี
บางท่านอาจเคยตรวจแมมโมแกรมแล้วรังสีแพทย์ตรวจอัลตร้าซาวด์ให้เพิ่มเติม ในขณะที่บางท่านอาจไม่ต้องตรวจอัลตร้าซาวด์ แพทย์ให้กลับบ้านได้เลย
ทำไมถึงเป็นเช่นนั้น เต้านมปกติมีส่วนประกอบหลักๆ 2 ส่วน คือส่วนที่เป็นเนื้อเต้านม ซึ่งรวมต่อมผลิตน้ำนม, ท่อน้ำนมและเนื้อเยื่อเกี่ยวพัน
เมื่อทำแมมโมแกรมส่วนนี้จะเป็นสีขาว ส่วนที่ 2 คือส่วนที่เป็นไขมัน ซึ่งจะเห็นเป็นสีดำในแมมโมแกรม
ถ้าส่วนที่เป็นเนื้อเต้านมมากจะเรียกว่าเต้านมมีความหนาแน่น (หรือ density) มาก
การแปลผลแมมโมแกรมจะแบ่งระดับความหนาแน่นเป็น 4 ระดับ ปัจจัยที่มีผลต่อความหนาแน่นของเนื้อเต้านม อาทิ อายุ
(อายุน้อย-ความหนาแน่นของเต้านมมาก), ฮอร์โมน (ถ้าได้ฮอร์โมนเสริมหรือฮอร์โมนทดแทน-ความหนาแน่นของเต้านมมาก), เชื้อชาติ
(คนเอเชีย-ความหนาแน่นของเต้านมมากกว่าคนอเมริกัน หรือ ยุโรป), กรรมพันธุ์ (ถ้าแม่มีความหนาแน่นของเต้านมมาก ลูกสาวก็มีโอกาสเหมือนกัน) เป็นต้น
ความหนาแน่นของเต้านมนี้มีความสำคัญต่อความสามารถของแมมโมแกรมในการตรวจพบความผิดปกติ เพราะถ้ามีความหนาแน่นของเต้านมมากมีโอกาสบดบังสิ่งผิดปกติได้ง่าย
ในกรณีนี้อัลตร้าซาวด์จะเป็นเครื่องมือตรวจที่ช่วยได้มาก
นอกจากนี้อัลตร้าซาวด์ยังช่วยหาคำตอบว่าสิ่งผิดปกติหรือสิ่งที่สงสัยในแมมโมแกรมเป็นความผิดปกติจริงหรือไม่ แล้วความผิดปกตินั้นคืออะไร เช่น
เป็นก้อนหรือถุงน้ำ (Cyst) เพราะแมมโมแกรมจะแยกสองภาวะนี้ไม่ได้ อย่างไรก็ตาม
อัลตร้าซาวด์ไม่สามารถแทนที่แมมโมแกรมในการเป็นเครื่องมือตรวจคัดกรองมะเร็งเต้านม เนื่องจากมีข้อจำกัดในการตรวจพบหินปูน ซึ่งมะเร็งเต้านมก่อนระยะลุกลาม
(Ductal carcinoma in situ หรือมะเร็งระยะ 0) ส่วนใหญ่มีหินปูนซึ่งเป็นสิ่งผิดปกติเพียงสิ่งเดียว ซึ่งจะตรวจพบได้โดยแมมโมแกรม
ถึงแม้แมมโมแกรมจะมีประโยชน์ แต่ผู้ที่ทำการตรวจคัดกรองด้วยแมมโมแกรม จำเป็นต้องตระหนักถึงสิ่งที่มีโอกาสเกิดขึ้นดังต่อไปนี้
ผลลบลวง (False-negative) หมายความว่า มีสิ่งผิดปกติแต่แมมโมแกรมตรวจไม่พบความผิดปกติ ส่งผลให้การวินิจฉัยมะเร็งเต้านมล่าช้าออกไป ผลลบลวงพบได้ 4-34 %
หรือโดยเฉลี่ยประมาณ 20% แต่ถ้ามีการตรวจอัลตร้าซาวด์ร่วมด้วยมีรายงานว่าผลลบลวงเหลือเพียง 2-3%
ผลบวกลวง (False-positive) หมายถึง จริงๆ แล้วไม่มีอะไรผิดปกติ แต่แมมโมแกรมบอกว่าผิดปกติ พบได้ 3-6 % ผลบวกลวงทำให้ต้องมาติดตามผลระยะสั้น เช่น
ตรวจแมมโมแกรมและ / หรือ อัลตราซาวด์ทุก 6 เดือน หรือต้องเจาะตรวจ / ผ่าตัดตรวจชิ้นเนื้อโดยไม่จำเป็น
สิ่งสำคัญประการหนึ่งที่ช่วยลดผลบวกลวงได้ คือการแปลผลแมมโมแกรมปัจจุบันเทียบกับแมมโมแกรมเก่าที่เคยทำมาแล้ว ดังนั้น จึงอยากเน้นว่า
ในกรณีที่เปลี่ยนสถานที่ตรวจแมมโมแกรม ให้นำแมมโมแกรมที่เคยทำจากที่เดิม มาให้รังสีแพทย์ที่ใหม่เปรียบเทียบกับของเดิมด้วย
ผลของรังสีจากการถ่ายภาพแมมโมแกรม (Radiation exposure) ปริมาณรังสีเฉลี่ยที่เต้านมได้รับจากการตรวจคัดกรองแมมโมแกรมน้อยมาก
น้อยกว่าปริมาณรังสีที่ได้จากการถ่ายเอกซเรย์ปอดเสียอีก พบว่าประโยชน์ที่ได้จากการตรวจคัดกรองแมมโมแกรมสูงกว่ามาก
เมื่อเทียบกับอันตรายที่อาจเกิดจากการได้รับรังสี และยังไม่มีรายงานการเกิดมะเร็งเนื่องจากรังสีที่ได้รับจากการทำแมมโมแกรม
สำหรับการรายงานผลแมมโมแกรมจะใช้แนวทางการแปลผลที่เรียกว่า BI-RADS (Breast Imaging Reporting and data system) ซึ่งเสนอโดยสมาคมรังสีแพทย์อเมริกัน
จะแบ่งเป็น
Category 0 - ยังรายงานผลแน่นอนไม่ได้ ต้องการเปรียบเทียบกับแมมโมแกรมครั้งก่อน หรือต้องการการตรวจอย่างอื่นเพิ่มเติม เช่น อัลตร้าซาวด์,
Category 1 - ไม่พบความผิดปกติใด,
Category 2 - มีสิ่งตรวจพบแต่ไม่ใช่มะเร็ง เช่น หินปูนชนิดที่ไม่เกี่ยวข้องกับมะเร็ง สำหรับ Category 1 และ 2 แนะนำให้มาตรวจแมมโมแกรมในอีก 1 ปีถัดไป,
Category 3 - สิ่งที่ตรวจพบน่าจะไม่ใช่มะเร็ง (โอกาสเป็นมะเร็งไม่เกิน 2%) กรณีนี้ แนะนำให้มาตรวจแมมโมแกรมในอีก 6 เดือน เพื่อติดตามผล,
Category 4 - สิ่งที่ตรวจพบไม่สามารถระบุได้ว่าเป็นมะเร็งหรือไม่ จำเป็นต้องเจาะชิ้นเนื้อหรือผ่าตัดเพื่อการวินิจฉัยที่ถูกต้อง ซึ่งปัจจุบัน Category 4
ยังแยกเป็น 4A, 4B และ 4C ตามความสงสัยมาก-น้อยว่าจะเป็นมะเร็ง,
Category 5 – ความผิดปกติที่พบสงสัยอย่างยิ่งว่าเป็นมะเร็งเต้านม (โอกาสเป็นมะเร็งเต้านมมากกว่าหรือเท่ากับ 95%)
กรณีนี้ต้องทำการเจาะชิ้นเนื้อเพื่อวินิจฉัยอย่างเร่งด่วน,
Category 6 - ได้รับการวินิจฉัยทางพยาธิวิทยาแล้วว่าเป็นมะเร็งเต้านมอยู่ระหว่างการรักษาเช่น ให้เคมีบำบัดก่อนการผ่าตัด
แพทย์ส่งตรวจแมมโมแกรมเพื่อประเมินการตอบสนองต่อยาเคมี หรือวางแผนผ่าตัด เป็นต้น
บางท่านเมื่อมาตรวจแมมโมแกรมอาจเคยเห็นผลลักษณะเช่นนี้จะได้เข้าใจ
เพราะที่โรงพยาบาลรามาธิบดีเคยมีผู้มาตรวจอ่านผลแมมโมแกรมของตนเองเห็นรังสีแพทย์ระบุว่าเป็น BI-RADS 2 คิดว่าตนเป็นมะเร็งเต้านมระยะที่ 2
ทำเอาตกอกตกใจใหญ่โต
มีผู้ถามผู้เขียนเสมอๆ ว่าใกล้มีประจำเดือนหรือมีประจำเดือนอยู่มาตรวจแมมโมแกรมได้หรือไม่ จำเป็นต้องเลื่อนการตรวจหรือเปล่า
จะมีผลต่อการแปลผลของรังสีแพทย์ไหม
ตามหลักแล้วช่วงเวลาที่เหมาะสมที่สุดสำหรับการตรวจแมมโมแกรมคือ 7-14 วัน หลังหมดประจำเดือน เพราะเต้านมไม่คัดตึง
เวลาใช้แผ่นกดขณะตรวจแมมโมแกรมก็ไม่เจ็บ บางรายที่มีก้อนเนื้องอกธรรมดาหรือถุงน้ำ (ซีสต์) อาจมีขนาดใหญ่ขึ้นได้เล็กน้อย
หรืออาจมีถุงน้ำเพิ่มขึ้นเมื่อใกล้มีประจำเดือน แต่ในทางปฏิบัติคิวนัดตรวจอาจไม่ตรงกับช่วงที่เหมาะสมดังกล่าว
ไม่ต้องกังวลเพราะไม่มีผลกระทบต่อการแปลผลของรังสีแพทย์มากนัก โดยทั่วไปจึงแนะนำว่าสามารถมาตรวจได้ทุกช่วงของรอบเดือน
การตรวจคัดกรองโรคมะเร็งเต้านม นอกจากใช้เครื่องมือทางเอกซเรย์คือ แมมโมแกรมตรวจแล้วยังมีการตรวจอีก 2 ประเภทกล่าวคือ
2. การตรวจเต้านมโดยแพทย์หรือบุคลากรทางการแพทย์ที่ได้รับการฝึกอบรมด้านการตรวจเต้านม หรือที่ภาษาอังกฤษเรียกว่า Clinical breast examination ย่อว่า
CBE อายุที่เริ่มทำการตรวจและระยะห่างในการตรวจแต่ละประเทศอาจมีรายละเอียดปลีกย่อยแตกต่างกัน ตัวอย่างเช่น
สมาคมโรคมะเร็งสหรัฐอเมริกาแนะนำให้สตรีอายุ 20-39 ปี พบแพทย์เพื่อตรวจเต้านมอย่างน้อยทุก 3 ปี ส่วนสตรีอายุ 40 ปีและ 40 ปีขึ้นไปให้ตรวจทุก 1 ปี
สำหรับประเทศไทยเนื่องจากเราไม่พบโรคมะเร็งเต้านมสูงเท่าอเมริกา อีกทั้งแพทย์และบุคลากรทางการแพทย์มีจำกัด
จึงแนะนำให้เริ่มตรวจเต้านมโดยแพทย์และบุคลากรทางการแพทย์หรือ CBE เมื่ออายุ 40 ปี และตรวจทุก 1 ปี
อย่างไรก็ตาม CBE มีข้อจำกัด เพราะว่าก้อนเมื่อคลำได้แสดงว่าต้องมีขนาดพอสมควร อีกทั้งหินปูนชนิดที่เกี่ยวข้องกับมะเร็งไม่สามารถคลำพบจากการตรวจเต้านม
ปัจจุบันนี้ยังไม่มีงานวิจัยใดสรุปได้ว่า CBE สามารถลดอัตราการตายจากมะเร็งเต้านม แต่กระนั้น CBE
เมื่อใช้ร่วมกับแมมโมแกรมจะช่วยเพิ่มความไวและความถูกต้องในการวินิจฉัยมะเร็งเต้านมมากกว่าการใช้แมมโมแกรมเพียงอย่างเดียว ดังนั้น CBE
ยังคงเป็นส่วนหนึ่งของการตรวจคัดกรองมะเร็งเต้านม
3. การตรวจเต้านมด้วยตนเองหรือ Breast self-examination (BSE) ก่อนอื่นต้องเน้นว่าการตรวจเต้านมด้วยตนเองหรือต่อจากนี้จะขอเรียกย่อๆ ว่า BSE
จะเกิดประโยชน์ ต้องทราบถึงวิธีการตรวจที่ถูกต้อง จากประสบการณ์ผู้เขียนพบว่า ถึงแม้มีสตรีจำนวนมากมายที่เอาใจใส่ดูแลสุขภาพเต้านมของตนเอง
โดยมาตรวจแมมโมแกรมทุกปี แต่ส่วนใหญ่ยังไม่ทราบถึงวิธีการตรวจเต้านมที่ถูกต้อง บางท่านเอานิ้วจิ้มๆ เหมือนดีดเปียโน ซึ่งโอกาสตรวจพบความผิดปกติจะยาก
จึงขอให้ข้อมูลการตรวจเต้านมไว้ในบทความนี้ด้วย
BSE มีข้อจำกัดคล้าย CBE คือกว่าจะตรวจพบก้อนหรือความผิดปกติที่เต้านม โรคก็ต้องดำเนินไประยะหนึ่งแล้ว หมายถึง โอกาสที่จะตรวจพบมะเร็งระยะ 0 แทบไม่มี
หรือการพบมะเร็งระยะ 1 ก็ยังยาก สมาคมการแพทย์บางสาขาของอเมริกาและแคนาดาจึงไม่รวม BSE ในแนวทางการตรวจคัดกรองโรคมะเร็งเต้านม คือจะทำหรือไม่ทำก็ได้
แต่สำหรับประเทศไทยการตรวจ BSE ยังมีประโยชน์ เนื่องจากเครื่องแมมโมแกรมมีไม่มาก รังสีแพทย์และเจ้าหน้าที่รังสีเทคนิคก็มีจำกัด
ที่สำคัญคือการตรวจแมมโมแกรมไม่ฟรีเหมือนอเมริกาหรือประเทศในยุโรปที่รวมอยู่ในประกันสุขภาพ
ในแนวทางการตรวจคัดกรองโรคมะเร็งเต้านมสำหรับสตรีไทยโดยสถาบันมะเร็งแห่งชาติ ยังแนะนำให้สตรีไทยอายุ 20 ปีขึ้นไปตรวจเต้านมด้วยตนเองทุก 1 เดือน
สิ่งที่มองข้ามไม่ได้คือ การรณรงค์ให้มี BSE จะเพิ่มอัตราการตรวจแมมโมแกรมหรือ อัลตร้าซาวด์ เพราะอาจคลำได้เนื้อเต้านมแต่คิดว่าเป็นก้อน พูดง่ายๆ คือ
เกิดวิตกจริตว่า เอ๊ะ!! ที่เป็นตะปุ่มตะป่ำอย่างนี้เป็นก้อนหรือเปล่า อย่างที่กล่าวข้างต้น ผู้ที่มีเนื้อเต้านมหนาแน่น นอกจากส่งผลต่อการแปลผลแมมโมแกรม
บางครั้งอาจทำให้เข้าใจผิดได้ว่าเป็นก้อนผิดปกติ
กลุ่มนี้มักมีประวัติคลำก้อนได้หรือคลำก้อนได้ชัดขึ้นตอนใกล้มีประจำเดือน พอประจำเดือนหมดก้อนก็หายไป อย่างไรก็ตาม BSE
มีประโยชน์ในแง่ที่กระตุ้นให้ผู้หญิงเอาใจใส่สุขภาพเต้านมของตนเอง ไม่มีใครคุ้นเคยกับเต้านมของเราเท่ากับตัวเราเอง
การตรวจพบความผิดปกติจะช่วยให้มาพบแพทย์ได้เร็วขึ้น
1. สรุปแนวทางการตรวจคัดกรองโรคมะเร็งเต้านมสำหรับสตรีไทย ประกอบด้วยการทำแมมโมแกรม โดยแนะนำให้เริ่มทำตั้งแต่อายุ 40 ปี โดยทำทุก 1 ปี
2. การตรวจเต้านมโดยแพทย์หรือบุคลากรทางการแพทย์ที่ได้รับการอบรมด้าน3. การตรวจเต้านม แนะนำให้เริ่มเมื่ออายุ 40 ปี โดยตรวจทุก 1 ปี
4. การตรวจเต้านมด้วยตนเอง แนะนำให้เริ่มตรวจตั้งแต่อายุ 20 ปีเป็นต้นไป
โดยตรวจทุก 1 เดือน
5. แนวทางการตรวจคัดกรองดังที่กล่าวนี้มีวัตถุประสงค์เพื่อตรวจพบความผิดปกติตั้งแต่ระยะเริ่มแรก ถ้าเป็นมะเร็งก็หวังว่าจะพบก่อนระยะลุกลาม
ซึ่งมีโอกาสหายขาด 100 %
หมายเหตุ : เนื้อหาในบทความนี้ ( ยกเว้นรูปภาพประกอบ ) ได้ตีพิมพ์ในวารสาร HealthToday ปีที่ 7 ฉบับที่ 77 เดือนสิงหาคม 2550 ที่มา -
http://www.ramaclinic.com/patient/P2284-0907-01/index.asp
ผู้ชาย กับ “โรคมะเร็งเต้านม”
ใครว่า
“มะเร็งเต้านมเกิดได้เฉพาะผู้หญิง” ผู้ชายก็สามารถเป็นได้ครับ แต่พบในอัตราที่น้อยมากแค่ 1 % เท่านั้น ส่วนสาเหตุที่แน่ชัดนั้นยังระบุไม่ได้ครับ
แต่ก็มีปัจจัยเสี่ยงต่างๆ ที่อาจส่งผลให้เกิดเนื้อร้ายขึ้น
ส่วนหนึ่งอาจเกี่ยวเนื่องกับฮอร์โมนเอสโตรเจน ดังนั้น
1. ความอ้วนอาจเป็นอีกปัจจัย เนื่องจากเซลล์ไขมันเป็นเซลล์ที่ผลิตเอสโตรเจน นอกจากนี้
2. สารเคมีในสิ่งแวดล้อมและรูปแบบการใช้ชีวิตที่เปลี่ยนไป อาจมีส่วนทำให้เสี่ยงต่อการเป็นมะเร็งเต้านมเช่นกัน หรือแม้แต่การโดนรังสีบางชนิด
อะไรก็เกิดขึ้นได้ทั้งนั้นครับ
ทางที่ดี “กันไว้ดีกว่าแก้” นะครับ
บทสรุป
มะเร็งเต้านมเป็นมะเร็งที่พบบ่อยในหญิงไทยเป็นที่สองรองจากมะเร็งปากมดล กมักเกิดในหญิงอายุ 40 ปีขึ้นไปและพบมากในหญิงที่ไม่มีบุตรหรือมีบุตรน้อย
และในผู้ที่มีประวัติญาติพี่น้องเคยเป็นมะเร็งเต้านมหญิงอายุน้อยหรือชายก็อาจเ ป็นมะเร็งเต้านมได้ แต่พบได้น้อย
สาเหตุการเกิดโรค ยังไม่ทราบแน่นอน แต่ในทางระบาดวิทยาอาหารไขมันสูง มีส่วน ทำให้เกิดโรคได้ ตำแหน่งเกิดของมะเร็งเต้านมมักเป็นที่ส่วนบนด้านนอกของ
เต้านมมากกว่า ส่วนอื่น
ลักษณะอาการของโรค
* เริ่มจากการคลำก้อนไม่ได้จนถึงมีก้อนเล็กๆ ขึ้นที่เต้านม ส่วนมากจะไม่มีอาการเจ็บปวด
* ก้อนจะโตขึ้นอย่างรวดเร็ว ทำให้เต้านมมีลักษณะผิดไป อาจทำให้เต้านมใหญ่ขึ้น หรือบางชนิดทำให้เต้านมแข็ง หดตัวเล็กหรือแบนลงได้ ก้อนมะเร็งอาจจะรั้งให
้หัวนมบุ๋ม เข้าไปจากระดับเดิม หรือทำให้ผิวหนังบริเวณเต้านมมีลักษณะ หยาบ และขรุขระ บางรายเมื่อบีบบริเวณหัวนมจะมีน้ำเหลืองหรือเลือดไหลซึมออกมา
มะเร็งจะลุกลาม แพร่กระจายจากตำแหน่งที่เกิดได้อย่างรวดเร็วไปตามหลอดเลือด และน้ำเหลืองสู่อวัยวะอื่นๆ
* บริเวณที่พบการแพร่กระจายได้เร็วและบ่อยที่สุดได้แก่ ต่อมน้ำเหลือง ที่รักแร้
* ในรายที่เป็นมากแล้วเนื้อมะเร็งบางส่วนจะเน่าตาย ทำให้เกิดเป็นแผลขยายกว้างออกไป และมีกลิ่นเหม็นจัด
การตรวจวินิจฉัยและรักษา
* การตรวจพบและรักษามะเร็งเต้านมตั้งแต่ระยะเริ่มแรก จะมีโอกาสหายขาดได้
* การตรวจเต้านมด้วยตนเองเดือนละครั้งเป็นประจำ หลังหมดประจำเดือน 7 วัน และ การตรวจโดยเอ็กซเรย์เต้านม ช่วยให้พบความผิดปกติ
หรือก้อนมะเร็งได้ตั้งแต่ระยะเริ่มแรก
* การรักษานั้นอาจทำโดยการผ่าตัดการบำบัดทางรังสี และการใช้ยาสังเคราะห์บางประเภท ทั้งนี้อาจจะให้การรักษาโดยวิธีการเดียวหรือร่วมกันไปก็ได้
ขึ้นอยู่กับผลการ ตรวจพิเศษ ของชิ้นเนื้อมะเร็งและต่อมน้ำเหลืองที่ผ่าตัดออกมา
ข้อพึงปฏิบัติ
* ควรตรวจเต้านมด้วยตนเองเดือนละครั้งเป็นประจำ หลังหมดประจำเดือน 7 วัน หากพบก้อนหรือสิ่งผิดปกติใด ๆ ควรรีบปรึกษาแพทย์โดยเร็ว
* ให้ความร่วมมือในการรักษา อย่าหลงเชื่อและเสียเวลาไปกับการรักษาโรคมะเร็ง ด้วย วิธีการ ทางไสยศาสตร์และยากลางบ้าน เพราะมะเร็งนั้นจะโตขึ้นเรื่อยๆ
โอกาสที่จะหายขาดจะลดลง ทุกขณะ
* พึงระลึกเสมอว่ามะเร็งของเต้านมหรืออวัยวะใดก็ตาม ถ้าได้รับการรักษาในระยะเริ่มต้น เร็วเท่าไร ความหวังที่โรคจะหายขาดก็ยิ่งมีมากขึ้นเพียงนั้น






